
こんにちは。作業療法士Sです。
前々回の記事で、知覚や解剖・運動学などの観点から、上肢・手の機能について、
前回の記事で、臨床における治療・介入(道具編)にて治療場面で使用する道具とその特性を書いてきました。
今回の記事では、それらを踏まえての臨床における治療・介入ポイントを書いていこうと思います。
片麻痺患者様における課題
片麻痺患者様における諸問題として、
- 姿勢筋緊張の異常
- 随意運動の低下
- バランスの低下
- 固定的な代償姿勢
- パターン化された運動
- 皮膚・骨格筋群の変性
- 感覚障害
- 知覚・認知の問題(高次脳機能障がいなど)
- etc…
上記の項目が挙げられます。
これらの問題に対し、徒手操作やActivityを媒介として治療を行い、複合的反応・自律的反応を促していきます。
直接身体に触れて、
感覚しやすい身体を取り戻す
目的に導かれ、
現実性=Realityを体験する
- 体幹の分節性と選択的運動・四肢の随意性向上
- 覚醒の向上
- 能動性や注意の喚起・維持
- 情動変化
- etc…
 作業療法士S
作業療法士S患者様の適応行動の運動学習を行なっていく必要があります!
局所身体部位に認められる定型的パターンと機能的意義
頭頸部
脊柱の圧縮を反映して多くの場合、胸椎の延長として前弯を強めています。
胸鎖乳突筋や斜角筋、僧帽筋上部繊維、肩甲挙筋などの緊張亢進が麻痺側部の固定や短縮をまねいています。
・頸部:最上部で頭部の過伸展
・頭皮:頸部から後頭筋への牽引と拮抗する前頭筋の働き及び下顎の固定に関わる側頭筋の緊張から固く張り詰める傾向にある
・喉:下骨の固定に関わる筋群、表情筋を支える広頚筋などの影響から下顎縁から鎖骨にかけて柔軟性に欠ける傾向がある
・顔面:上下に引き伸ばされた表情の形成は相対的に麻痺側で乏しい(頭部の非対称によって非麻痺側方向へ向きやすい傾向にある)
・下顎:咬筋、側頭筋の緊張亢進から可動性に問題が生じやすい
体幹
非麻痺側の胸腰椎移行部から始まる回旋を伴った屈曲により固定を優先しています。
四肢の運動に対する基盤としての大きな役割を担っているため、固定が優先されると床上動作など体幹が先導する運動は制限されます。
・胸郭:支持構造の根幹的役割を担っている(胸骨構造と胸椎の回旋、屈曲によるひずみ力と、肩甲骨を支点とした前上方への牽引と後下方への牽引の拮抗関係を力源にしている)
・腹部:支持構造を麻痺側に求める姿勢制御において、常に麻痺側腹部には相対的に高い内圧が維持されている(内圧は深部の腹横筋と腰背部の緊張亢進によって支えられている)
上肢帯
体幹における力学的均衡の連結部として、常に緊張を保っています。
・肩甲帯:体幹の緊張構造のキーポイントとして、上肢を体幹に引きつけている(胸郭上で挙上、外転位をとる)
・肘:屈曲により背面筋群の緊張を肩甲帯の固定に生かしている
・前腕、手:緊張を維持することで上部体幹の連結を保っている
補足)手
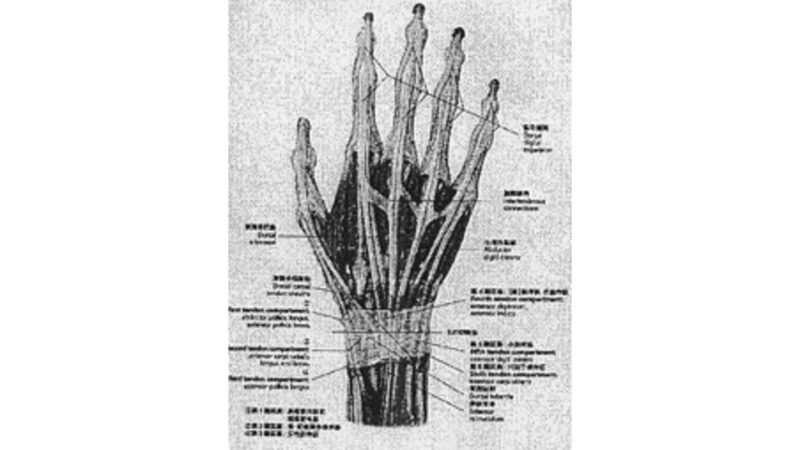
・屈筋群の短縮と同様に伸筋群の短縮を随伴している
・伸筋群は骨上を走行し、総指伸筋腱は互いに連結している
例)総指伸筋は、小指伸筋・短撓側手根伸筋・回外筋・尺側手根伸筋・示指伸筋と筋連結がある
 作業療法士S
作業療法士S手には筋連結が多数あります、詳しくは以下の本をご参照ください。
下肢帯
地面との固定的な関係を保つことを優先しています。
・骨盤帯:腰背筋膜から腸脛靭帯、脊柱起立筋からハムストリングスへ連なる支持構造を生かすために緊張と偏倚を保っている
・膝:基本的にはロックされた状態
・足部:下肢の支持構造末端部としての緊張を底屈内反で支えている
Chunking(集合化)
脳卒中の患者様は、非麻痺側の代償使用や麻痺側の不使用によって、身体図式が不都合な変容(Chunking:集合化)を起こしており、セラピーで本来の身体図式に修正しなければならない。
 作業療法士S
作業療法士Sこの修正を分画と言い、その時参照枠(Reference frame)が修正への手がかりとなります。
感覚情報が乏しいと、身体図式の境界が曖昧になり、姿勢セットが乏しくなる
 作業療法士S
作業療法士S自己身体への気づきを高め、自己身体所持感、運動主体感を得てもらう必要があります。
片麻痺患者様の身体の曖昧さ
運動麻痺による極端な感覚入力の低下や弛緩、痙縮、連合反応などの異常な筋緊張により、片麻痺患者様の上肢・手が曖昧な場合があります。
 作業療法士S
作業療法士S本人が感じ取れるか否かに関係なく、身体は無意識のうちに反応している場合があります。
そのことを感じ取り、ご自身で問題解決しようとする姿勢・気持ちも重要です。
・回復を望んでいる発言が聞かれても、残存している感覚、本来傷害されていない状況に気付きにくい場合がある
・気づくような状況に置かれても、注目しようとする態度や心構えが低下している場合もある
活動遂行にあたり
対象者の置かれている知覚状況の予測、特に視覚情報をどのように取り入れているかが重要になります。
- STANCE:「向かう空間」に対象をとらえ、課題との関連で対象との物理的特性をとらえる
- REACHING:同一視野に対象と手がある選択的な運動感覚
- MANIPULATION:探索と修正
 作業療法士S
作業療法士S体性感覚系と視覚系の関係性はどうでしょうか…?
片麻痺患者様の対象操作・道具操作
手を使用するために、体幹や下肢での代償固定が構築化されます。
- 体幹と上肢が逆行(上肢より体幹が先行)
- 麻痺側リーチのために、非麻痺側が後退する
- 麻痺側体幹が凸になる
 作業療法士S
作業療法士Sこれらのことから、拙劣で努力的な対象操作・道具操作に陥りやすいです。
片麻痺患者様の道具操作
ベースとして、定型的に固定的姿勢を優先してしまい、その上、非麻痺側・麻痺側との感覚的なやりとり(両手の協応)は難しく、道具操作拙劣(把持の場所が定まらない、身体全体で引っ張る、下に押し付ける等)、両手協調操作の不成立となりやすいです。
本来のフリーな状況下にはない
・肩甲骨挙上、肩関節内旋・外転、上肢屈曲傾向
⇨撓側優位
⇨手が対象を探索する状況下にはない
⇨過剰努力性、非効率性、不器用
本来の潜在能力を発揮しにくい
・麻痺側方周囲が後下方に固定される
⇨肩甲帯挙上・外転、肩内旋・外転、上肢全体が屈曲傾向
⇨使用しにくい
セラピストの介入
セラピストの役割は、以下の2つだと考えています。
- 対象者(患者様)が環境と課題の相互関係を結べるように橋渡しをすること
- 対象者(患者様)が環境を探索することができるように、感覚器官を情報源に向けて刺激を受容、識別の段階に到達させるように手助けすること
セラピストの介入を通し、フィードフォワード・フィードバック系に働きかけていきます。
- 口頭指示
- 言語的誘導
- デモンストレーション
- 徒手的誘導(強弱、スピード、方向、タイミング)
- セラピストの個性
- ノンバーバルコミュニケーション
- 場の雰囲気
活動に先行する予測的システム
・意志の発動や過程
・行動戦略や運動計画を練る過程
・運動プログラム作成の過程
実際に行なっている動作や求心性信号に対する調節的なシステム
・運動実行の過程
・運動調節の過程
身体機能に着目して
- 安定した姿勢の保障
- 予期を伴った定位の保障
- 体の一部としての上肢・手の保障
- 課題遂行を導く感覚知覚情報への焦点化を図り、知覚運動体験を積み重ねる
●安定した姿勢:上部体幹の重量中心が支持基底面内におかれている状態
●定位:与えられた課題に関して、体節間相互の関係、身体と環境との関係を適切に維持する状態
●上肢・手の保障に関して、
・上肢・手の選択的運動を促していく
・上肢末梢部と中枢部の運動感覚を連結する
・末梢部から動き出しを強調する
・潜在能力を常に評価し、追随する反応が得られたら介入を変えていく
運動課題に伴う姿勢制御
安定性(stability)、指向性(orientation)、予測性(anticipatory)の3つの視点が重要になります。
- 安定性:バランスそのもの、身体の質量中心の偏倚あるいは支持基底面の変化に対してコントロールする能力
- 指向性:身体各部の位置関係・アライメントを適切に維持する能力であり、身体と環境の適切な環境を作る
- 予測性:随意的な運動に先立って姿勢調節に関連する機構を活性化させ、随意運動が原因となり、バランスを崩す潜在的な要因を最小限にとどめる
 作業療法士S
作業療法士Sここでいう安定性とは、固定(fixation)ではなく可動性(mobility)を伴ったものです!
選択的運動の促通
・dissociated movement:四肢に対する体幹の可動性と安定性を改善するための運動を課題とする(コアスタビリティの活性化、正中位の知覚、身体図式の構築)
・isolated movement:機能的課題に向かって、上肢・下肢の複合的構成要素を改善するための運動学習(不良姿勢や筋のアライメント修正、上肢・下肢の滞空から中間関節と遠位部運動を多様に組み合わせる)
・independent movement:セラピスト操作を離れて学習した運動を自発的に再現できるように誘導する(先行する姿勢調整、遂行中の姿勢制御、運動の方向性、スピード・タイミングの正確 など)
・(segmental movement)
・(semi-automatic movement)
・(semi-voluntary movement)
リアリティのある知覚運動体験
・恐怖や不安を強く植え付けてしまうような体験は避けるべき
・出来うる限り成功体験を積んだ方が学習に繋がりやすい
 作業療法士S
作業療法士S最初から介入しすぎて失敗させないような関わりは本人の学習につながらないのではないでしょうか…?
目標達成に懸命になり、自分の不適応行動の原因に気づく機会を失っていることが多い
⇨自然発生的に派生した失敗体験は、自己の課題に対する向き合いに気づかせてくれる
⇨課題の中で注目すべき知覚情報に気づき、能動的に探索しようとする方向に向かっていれば許容し、反復していく
 作業療法士S
作業療法士S・介助とは、出来ない部分を助ける支援
・介入とは、対象者の能動性を活かして持ち合わせている潜在性を引き出す支援
ではないでしょうか。
まとめ
3つの記事にわたって、臨床における治療・介入ポイントを書いていきました。
上肢機能に対する治療は、訓練プログラムに積極的に取り込んでいく必要があります。その際、上肢・手の治療ではどのような状態でも随意性があると想定し関わる姿勢が重要です。
どのような課題においても、焦点化するべき情報は感覚情報であると考えています。
どの活動においても、成功体験だけではなく失敗体験も含め、知覚運動学習体験を行なっていくことが大切です。


